
O Lúpus muitas vezes começa de forma discreta, com sinais que não chamam atenção e podem ser confundidos com cansaço, estresse ou pequenos problemas do dia a dia. Para entender como a doença realmente se manifesta, a história da Ellen ajuda a ligar os pontos.
“Eu achava que era só cansaço de corrigir provas.”
As mãos da professora Ellen viviam doloridas. Os dedos inchados. Ela dizia que era culpa do computador. A rotina era puxada, com aulas, preparação de material e correções até tarde, o que parecia justificar o desconforto.
A rigidez pela manhã, o inchaço e o peso no corpo passaram a fazer parte do dia. Quando as dores pioraram e ela acordou sem conseguir fechar os dedos, tentou analgésicos, pomadas e anti-inflamatórios, mas tudo aliviava apenas por algumas horas.
Depois surgiram manchas avermelhadas no rosto e no tórax, que pareciam alergia. Em seguida veio a falta de ar, a dor no peito e o inchaço nas pernas. A urina ficou mais espumosa e o corpo passou a dar sinais cada vez mais claros de que algo sério estava acontecendo.
Na emergência, encontraram líquido no pulmão, plaquetas muito baixas e perda acelerada da função renal. A biópsia do rim mostrou inflamação grave nos glomérulos.
O FAN positivo confirmou o diagnóstico: Lúpus Eritematoso Sistêmico.
É comum que o Lúpus comece desse jeito, com sintomas que enganam e parecem ter outras explicações. Isso faz muita gente esperar demais para procurar um médico.
A boa notícia é que, com diagnóstico precoce e tratamento adequado, o Lúpus pode ser controlado. O tratamento existe e funciona. Entender a doença é o primeiro passo.
Neste texto você vai entender como o Lúpus começa, quais sinais merecem atenção, como o diagnóstico é feito e quais são as opções de tratamento que realmente funcionam:

- Qual médico trata o Lúpus?
- Quem é o dr Francisco Saraiva?
- O que é Lúpus?
- Quem desenvolve Lúpus?
- Quais os sintomas do Lúpus?
- O que causa o Lúpus?
- Como é feito o diagnóstico?
- Qual o tratamento do Lúpus
- Perguntas frequentes
Qual médico trata o Lúpus?
O reumatologista.
O Lúpus é uma doença complexa e exige acompanhamento com um reumatologista.
Ao longo de mais de 20 anos de experiência, acompanhei mais de uma centena de pacientes com Lúpus, tanto no Hospital Walter Cantídio quanto no consultório.
Uma das histórias que nunca esqueço é a de uma paciente com Lúpus grave durante a gravidez que quase perdeu a vida no parto. Anos depois, fui convidado para a festa de 15 anos das filhas dela. Dançar a valsa com aquelas meninas foi um lembrete poderoso do que um tratamento bem conduzido pode transformar.
Quando exames vêm alterados ou sintomas persistem, é o reumatologista quem interpreta corretamente exames como FAN, anti DNA e anticorpos antifosfolípides, além de diferenciar o Lúpus de outras doenças parecidas. Também é quem sabe indicar e acompanhar com segurança corticoides, imunossupressores, e os biológicos mais modernos.
Com a orientação certa, é possível controlar a doença, evitar complicações e retomar a vida com mais tranquilidade.
Se você tem sintomas sugestivos ou exames alterados, este pode ser o momento de conversar com um especialista.
Saiba mais sobre em que outras condições você deve procurar um reumatologista.
Quem é o Dr. Francisco Saraiva?
O Dr. Francisco Saraiva é médico reumatologista com mais de 20 anos de experiência, reconhecido por unir conhecimento técnico sólido com escuta atenta, empatia e compromisso com o cuidado integral do paciente.

Uma trajetória construída com excelência.
Desde o início da formação, buscou os melhores centros de ensino médico do Brasil:
• Graduação em Medicina pela Universidade Federal do Ceará
• Residência em Clínica Médica pela USP
• Residência em Reumatologia pela USP
• Doutorado em Reumatologia pela USP
Ao retornar para Fortaleza, seguiu contribuindo ativamente para a formação de novos profissionais:
• Preceptor da residência em Reumatologia do Hospital Universitário Walter Cantídio
• Professor adjunto da Universidade Federal do Ceará por mais de uma década
• Professor da UNINTA, mantendo papel ativo na formação de residentes da UFC
O que realmente diferencia o cuidado do Dr. Francisco é a forma como ele atende cada paciente.
Além da formação de ponta, oferece um acompanhamento:
• Acolhedor, com tempo dedicado para ouvir
• Explicativo, esclarecendo diagnóstico e tratamento com clareza
• Disponível, orientando o paciente quando surgem dúvidas após a consulta
• Humanizado, com empatia, respeito e atenção
• Guiado por valores cristãos, unindo ciência, fé e compaixão no cuidado
Se você precisa de uma avaliação especializada, busca segurança no diagnóstico ou deseja um acompanhamento cuidadoso e humano, este é o momento de dar o próximo passo.
⭐ Veja o que dizem os pacientes:






O que é o Lúpus?

O Lúpus é uma doença autoimune em que o sistema imunológico, que deveria proteger o corpo, passa a atacar as próprias células.
O nome Lúpus (lobo) tem uma origem curiosa e simbólica.
Séculos atrás, médicos perceberam que algumas lesões na pele lembravam marcas de mordidas de lobo.
Com o tempo, o entendimento sobre a doença evoluiu, mas o símbolo permaneceu. E ele traduz algo profundo: quem vive com Lúpus convive com uma condição tão imprevisível quanto um lobo selvagem. Às vezes silencioso, outras vezes agressivo, ele exige atenção constante, respeito e cuidado especializado.
Esse ataque do sistema imune não é aleatório.
O corpo passa a produzir anticorpos que identificam como inimigo estruturas essenciais, como o DNA. Por isso o Lúpus é uma doença tão diversa e heterogênea, capaz de atingir praticamente qualquer parte do organismo.
Algumas pessoas começam com dor e inchaço nas articulações. Outras apresentam manchas na pele, anemia, queda de cabelo, inflamação nos rins, além de alterações pulmonares ou neurológicas.
A imprevisibilidade é uma marca registrada: os sintomas podem ser inicialmente discretos ou surgir de forma rápida e intensa, causando danos importantes se a doença não for reconhecida a tempo.
Quanto mais cedo o diagnóstico é feito, maiores são as chances de controlar a inflamação, preservar órgãos e evitar complicações.
Se você apresenta sintomas persistentes e sem explicação clara, este é o momento de buscar avaliação com quem entende da doença e pode orientar o melhor caminho para proteger sua saúde.
Agende sua consulta e converse com um reumatologista.
Quem desenvolve Lúpus?

O Lúpus é uma doença que costuma surgir em quem menos se espera.
Apesar do mito de que “reumatismo é coisa de idoso”, o Lúpus é muito mais comum em adultos jovens, especialmente mulheres entre 15 e 45 anos.
A proporção é marcante: para cada 9 mulheres com Lúpus, existe aproximadamente 1 homem
Homens também podem ser afetados e, quando isso acontece, muitas vezes apresentam quadros mais graves.
A doença é rara, com frequência estimada entre 20 e 150 casos por 100 mil habitantes.
Por ser rara e ter sintomas parecidos com várias outras condições, muitos médicos não pensam imediatamente em Lúpus, principalmente quando o paciente é jovem, aparentemente saudável e apresenta queixas soltas como dor articular, cansaço, manchas na pele, febre baixa ou queda de cabelo.
Por isso, qualquer pessoa jovem com sintomas persistentes e inexplicáveis deve ser avaliada por um reumatologista. O diagnóstico precoce reduz complicações e melhora muito o prognóstico.
Se você se reconhece nesses sintomas, não espere a situação piorar. Buscar uma avaliação com um especialista pode ser decisivo.
Sintomas de Lúpus: como o corpo começa a dar sinais

O Lúpus nem sempre começa “uivando”. Ele muitas vezes “rosna baixinho“…
Aparece em pequenos detalhes que parecem desconexos, e isso confunde muita gente e atrasa o diagnóstico.
Alguns dos primeiros sinais são:
• Dor e inchaço nas articulações
• Manchas vermelhas na pele, especialmente no rosto
• Fadiga incapacitante
• Queda de cabelo difusa
• Aftas que aparecem e somem
• Febre baixa ou intermitente
• Mal-estar constante
Esses sintomas de Lúpus podem ser leves no começo e até passar despercebidos. Mas, com o tempo, outros órgãos podem ser afetados, às vezes de maneira significativa.
• Rins. Risco de perda de função renal.
• Cérebro. Pode ocasionar confusão mental, convulsões ou mesmo um derrame.
• Pulmões. Pode provocar falta de ar e acúmulo de líquido.
Se você tem sintomas de Lúpus persistentes e sem explicação, esse é o momento ideal para buscar avaliação com um especialista.
Pele, unhas e cabelos: quando o Lúpus se manifesta na superfície
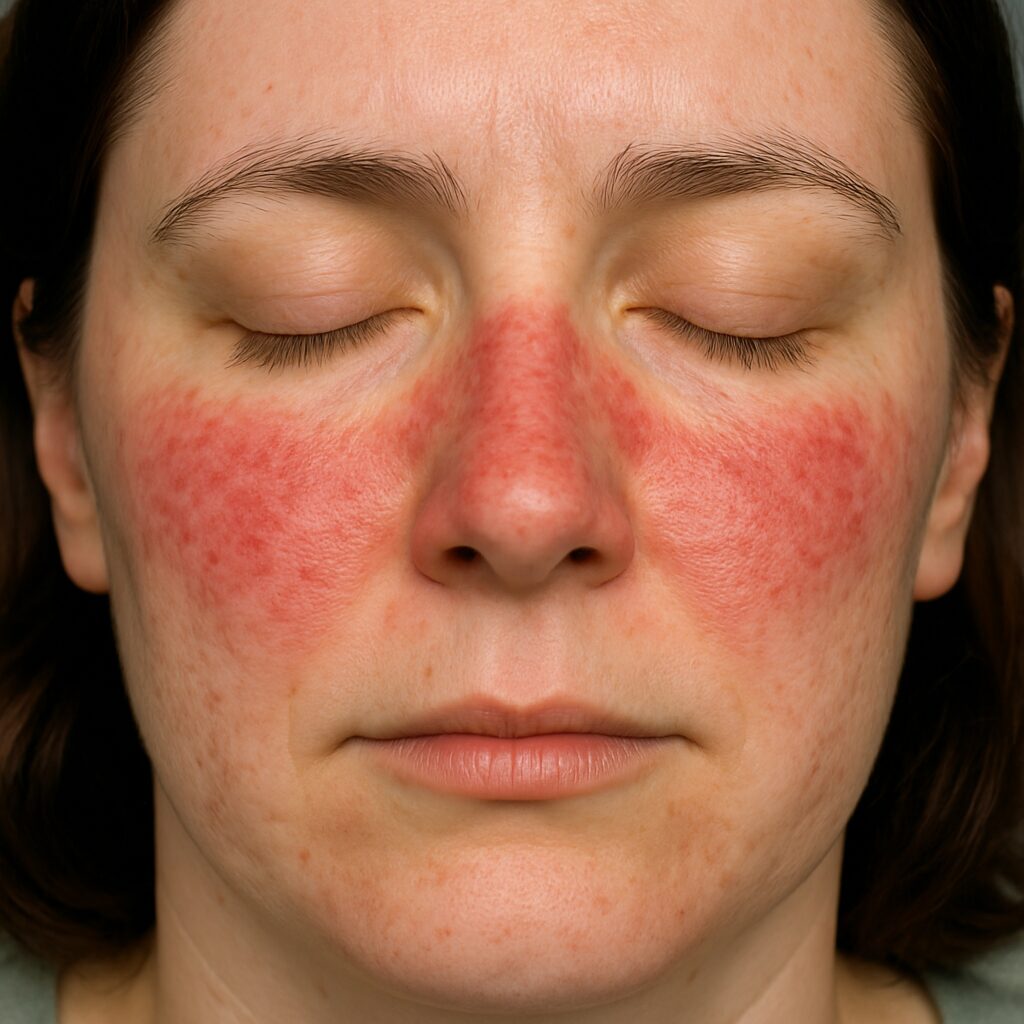
A pele é um espelho importante do Lúpus. As manchas vermelhas no rosto, conhecidas por seu formato em asa de borboleta, são clássicas e podem piorar muito com sol.
Outros sintomas de Lúpus comuns incluem:
• Lesões discoides e feridas que evoluem lentamente
• Livedo reticular, um padrão arroxeado na pele
• Fenômeno de Raynaud, quando os dedos mudam de cor com o frio
• Aftas na boca, geralmente indolores
• Cabelos mais finos, quebradiços e queda de cabelo acentuada
Esses sinais parecem pequenos no início, mas é o conjunto deles que chama a atenção do reumatologista.
Articulações: dor que limita a rotina

A dor articular pode ser o primeiro dos sintomas de Lúpus. Geralmente aparece em mãos, punhos, joelhos e pés.
O paciente acorda rígido, com dificuldade para fechar as mãos, sente inchaços e uma sensação de “calor por dentro”.
Apesar de gerar muito desconforto, o Lúpus não costuma deformar as articulações como a Artrite Reumatoide faz. Mesmo assim, a dor pode ser intensa e limitante.
Acometimento renal: uma dos sintomas de Lúpus mais graves
Os rins estão entre os órgãos mais afetados pelo Lúpus.
E é aqui que a doença pode se tornar especialmente perigosa. A inflamação dos glomérulos, chamada de nefrite lúpica, pode acontecer mesmo quando o paciente parece estar “bem”.
Os primeiros sinais podem ser discretos:
• Urina espumosa
• Inchaço nos tornozelos
• Pressão alta que surge “do nada”
• Cansaço desproporcional
• Redução do volume urinário
O problema é que muitas vezes não há sintoma algum no início.
Quando a inflamação progride, o rim pode perder sua função rapidamente, levando à necessidade de hemodiálise.
Por isso, pacientes com Lúpus precisam fazer exame de urina com frequência, mesmo quando estão bem.
Acometimento do sistema nervoso central: quando o Lúpus atinge o cérebro
O Lúpus também pode afetar o cérebro e o sistema nervoso central.
Esse é um dos sintomas de Lúpus mais delicados e preocupantes da doença, porque muitas vezes surge de forma inesperada e altera funções essenciais do dia a dia.
Os sintomas podem incluir:
• Cefaleias persistentes e intensas
• Perda de memória recente ou dificuldade de concentração
• Alterações de comportamento
• Ansiedade ou depressão de início súbito
• Sensação de “confusão mental”
• Convulsões
• Acidente Vascular Cerebral (AVC ou derrame) em pessoas jovens
Quando o Lúpus atinge o sistema nervoso, o impacto pode ser dramático.
Uma mulher jovem pode apresentar um AVC e subitamente perder a fala ou os movimentos de um lado do corpo.
Em outros casos, surgem crises convulsivas difíceis de controlar.
Há também situações em que o comportamento muda de maneira brusca, com agitação, agressividade, delírios ou quadros que se parecem muito com transtornos psiquiátricos.
A pessoa que antes era funcional passa a ter lapsos de memória, dificuldade de executar tarefas simples e alterações emocionais sem causa aparente.
Por isso, qualquer suspeita de acometimento neurológico no Lúpus exige avaliação rápida e acompanhamento especializado multidisciplinar.
Outros sintomas de Lúpus
Além dos órgãos já citados, o lúpus pode afetar outras áreas do corpo de diferentes formas:
• Inflamação da pleura e do pulmão
• Inflamação do pericárdio e dor na região do coração
• Anemia persistente
• Plaquetopenia
• Leucopenia
• Fenômenos trombóticos
• Neuropatia periférica
• Aumento de linfonodos
• Febre prolongada sem causa aparente
Mesmo sintomas isolados, quando persistentes, podem ser peças importantes do quebra-cabeça.
Se você tem sinais que não se explicam ou sente que algo no seu corpo não está bem, o momento certo para investigar é agora.
Marque sua consulta e receba uma avaliação especializada com segurança.ça
O que causa o Lúpus?

O Lúpus não tem uma causa única.
Ele surge da combinação entre predisposição genética, fatores hormonais e gatilhos ambientais que alteram a forma como o sistema imunológico funciona. Em vez de proteger o organismo, ele passa a atacar células e tecidos saudáveis.
A genética tem um papel importante. Pessoas que têm parentes com Lúpus ou outras doenças autoimunes, como tireoidites, vitiligo, Artrite Reumatoide ou Síndrome de Sjögren, possuem um risco maior de desenvolver Lúpus ao longo da vida. Isso não significa que a doença será inevitável, mas indica uma maior sensibilidade do sistema imunológico a fatores externos.
Entre os gatilhos mais conhecidos estão:
• Exposição solar intensa
• Infecções virais
• Estresse físico ou emocional
• Tabagismo
• Alterações hormonais
• Alguns medicamentos
A exposição ao sol, em especial, merece destaque. A luz ultravioleta pode ativar células do sistema imunológico, desencadear inflamação e até precipitar surtos da doença em pessoas predispostas.
Muitas mulheres jovens relatam que os primeiros sintomas de Lúpus apareceram ou pioraram após um dia de praia, piscina ou forte exposição à luz solar.
É como se o sol disparasse um gatilho interno que já estava preparado para agir.
Esses fatores não causam Lúpus sozinhos, mas podem ativar a doença em quem já carrega essa predisposição silenciosa.
É aqui que o papel do reumatologista se torna essencial. Ele é o médico especializado em imunologia clínica e no entendimento das doenças autoimunes, apto a reconhecer quando pequenas alterações do sistema imunológico começam a apontar para o Lúpus.
E um ponto importante: o Lúpus não é contagioso.
Se você tem sintomas persistentes, histórico familiar ou exames alterados, este é o momento ideal para buscar uma avaliação segura.
Como é feito o diagnóstico?
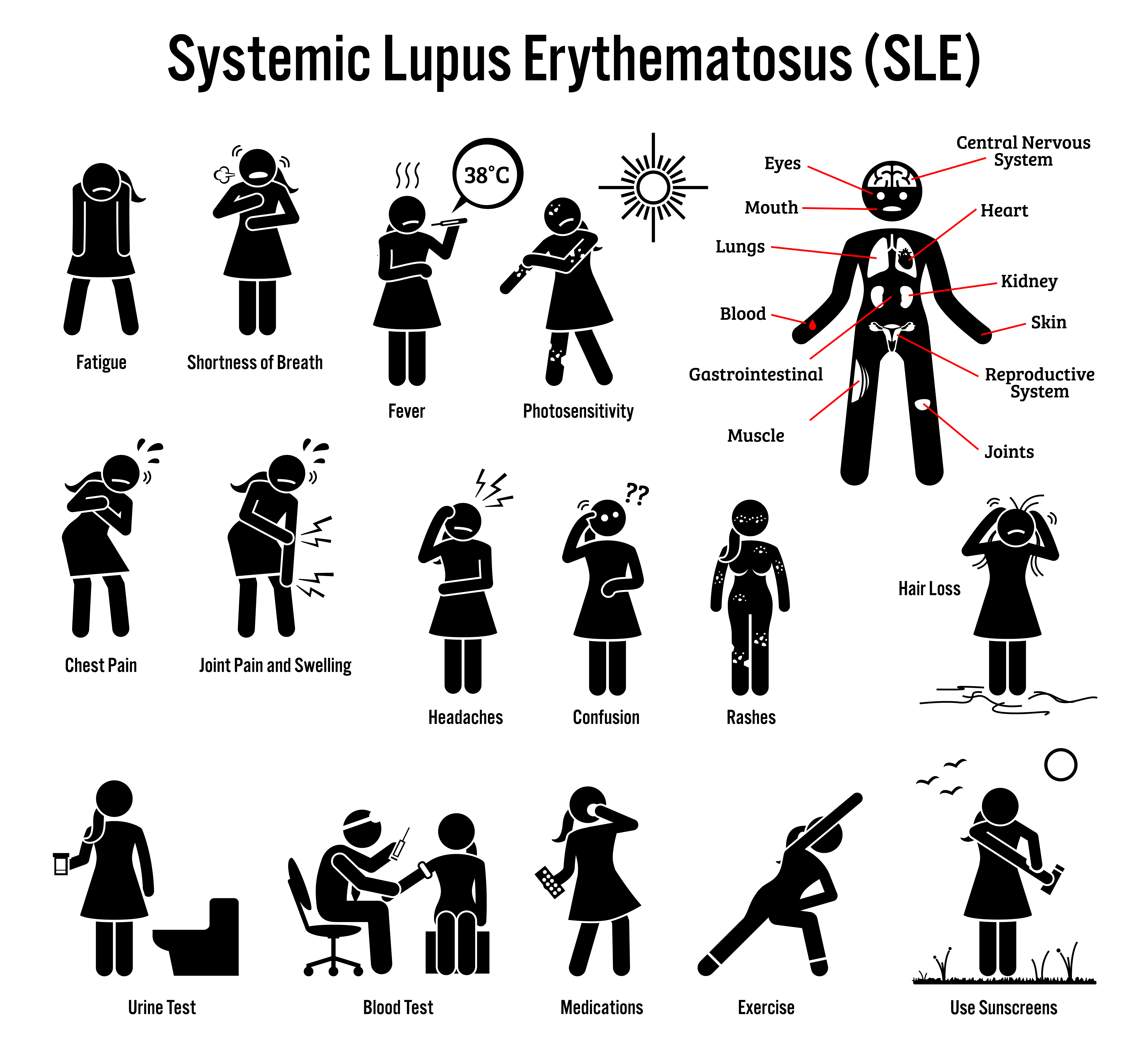
Nenhum exame isolado confirma a doença. É o conjunto de sintomas, sinais físicos e alterações laboratoriais que orienta o reumatologista.
Os exames mais importantes incluem:
• FAN
• Anti DNA
• Anti Sm
• Anti Ro
• Antifosfolípides
• Complemento C3 e C4
• Hemograma
• Urina
• Avaliação renal e hepática
• Biópsia renal quando necessária
Apesar da tecnologia avançar, o diagnóstico ainda depende de interpretação criteriosa.
E aqui entram dois conjuntos de critérios amplamente utilizados.
Antigamente, usava-se os critérios de classificação do ACR, que consideravam 11 possíveis manifestações do Lúpus. Quando o paciente apresentava 4 dessas 11, era considerado compatível com a doença. Esse sistema ainda é útil, especialmente em locais sem acesso a exames mais modernos, mas não identifica tão bem as formas iniciais ou discretas.
Hoje utilizamos um sistema mais sensível e mais específico, baseado em pontuação cumulativa.
Cada manifestação clínica e cada anticorpo alterado valem uma quantidade de pontos. Quando o paciente atinge um determinado valor, o diagnóstico de Lúpus se torna mais provável.
Esse modelo ajuda a reconhecer a doença mais cedo e evita que pacientes com sintomas iniciais fiquem sem diagnóstico por anos.
Esses critérios não substituem a avaliação médica. Eles funcionam como uma estrutura que auxilia o reumatologista a organizar informações e tomar decisões com maior segurança.
Se você tem sintomas de Lúpus persistentes ou exames alterados e quer entender melhor o que está acontecendo, esta é a hora de buscar uma avaliação especializada.
Marque sua consulta e investigue seu caso com precisão.
FAN e anticorpos: o que significam e quando realmente indicam Lúpus
O FAN é um exame muito solicitado e detecta anticorpos contra o núcleo das células.
Mas é fundamental entender que FAN positivo não significa Lúpus.
Ele pode aparecer positivo em diversas situações, como:
• Pessoas completamente saudáveis
• Infecções virais ou bacterianas
• Doenças da tireoide
• Doenças autoimunes leves
• Uso de alguns medicamentos
• Idade avançada
Até 30 por cento das pessoas saudáveis podem ter FAN positivo em algum nível.
Por isso, o exame nunca deve ser interpretado sozinho.
Em alguns casos, o FAN vem positivo junto de sintomas leves, sem inflamação significativa.
Chamamos isso de pré-Lúpus, ou doença indiferenciada do tecido conjuntivo.
O paciente pode ter cansaço discreto, queda leve de cabelo, aftas esporádicas e exames renais normais.
Não é Lúpus ainda, mas exige acompanhamento porque a doença pode surgir meses ou anos depois.
Outro ponto importante é que alguns anticorpos específicos podem aparecer muito antes dos sintomas. Entre eles estão:
• Anti DNA
• Anti Sm
• Anti Ro
• Anti La
• Antifosfolípides
Esses anticorpos funcionam como sinais de alerta de que o sistema imunológico está começando a se alterar, mesmo quando a pessoa ainda se sente bem.
Por isso, qualquer paciente com FAN positivo ou anticorpos específicos alterados deve ser acompanhado por um reumatologista.
Essa vigilância permite identificar precocemente o início da doença e garantir o tratamento ideal desde o começo.
Se você tem exames alterados ou sintomas de Lúpus persistentes, esta é a hora de investigar com segurança.
Marque sua consulta e receba uma avaliação especializada.
Tratamento do Lúpus: o que você precisa saber

O tratamento do Lúpus evoluiu muito nas últimas décadas.
Hoje, com acompanhamento adequado e uso correto das terapias, a maior parte dos pacientes consegue levar uma vida plena, trabalhar, praticar atividades físicas e evitar complicações graves.
Dois pilares são indispensáveis:
• Diagnóstico precoce
• Adesão total ao tratamento
Interromper, reduzir ou ajustar medicações por conta própria pode reativar a doença e causar danos permanentes.
Corticoides: controle rápido da inflamação
Os corticoides são essenciais no início do tratamento porque reduzem a inflamação de forma rápida e eficaz.
Eles costumam ser necessários em fases graves da doença, como quando há acometimento renal, pulmonar ou neurológico.
Apesar disso, precisam ser usados com cautela, pois podem causar retenção de líquido, alteração da pressão arterial, insônia e mudanças no metabolismo.
O objetivo sempre é controlar a inflamação e reduzir a dose o mais cedo possível.
Antimaláricos: base do tratamento contínuo
Os antimaláricos são considerados um dos pilares do tratamento.
Ajudam a controlar a inflamação, proteger pele e articulações, reduzir recaídas e melhorar a fadiga.
São medicamentos seguros, mas exigem acompanhamento regular, especialmente oftalmológico.
.
Imunossupressores: proteção dos órgãos internos
Os imunossupressores mudaram profundamente o prognóstico do lúpus.
Eles diminuem a atividade exagerada do sistema imunológico e protegem órgãos vitais como os rins, pulmões e o sistema nervoso.
Além disso, permitem reduzir o corticoide de forma mais rápida e segura, evitando muitos dos efeitos colaterais associados ao seu uso prolongado.
Terapias biológicas: a nova era do tratamento
As terapias biológicas representam um avanço importante.
Elas agem diretamente em células e proteínas específicas responsáveis pela inflamação do lúpus, oferecendo controle mais preciso da doença.
Entre elas, existem medicamentos que bloqueiam a produção de autoanticorpos, outros que regulam células do sistema imune e alguns que atuam em vias inflamatórias centrais, como os interferons tipo 1.
Essas terapias têm reduzido recaídas, melhorado lesões de pele, controlado artrite e ajudado a manter o corticoide em doses muito baixas.
São opções fundamentais para casos moderados a graves, ou quando o tratamento convencional não atinge a resposta desejada.
O tratamento do lúpus é complexo e precisa ser individualizado.
Ajustes inadequados, falta de resposta ou efeitos colaterais importantes são sinais claros de que é necessário rever a estratégia terapêutica com um especialista.
Se você está em tratamento e sente que as medicações não estão funcionando como deveriam, ou está lidando com efeitos colaterais significativos, buscar uma segunda avaliação pode fazer toda a diferença..
Estilo de vida: o que realmente ajuda no controle da doença

No Lúpus, o tratamento não se resume apenas às medicações.
O estilo de vida e o cuidado diário têm impacto direto na atividade da doença, no controle dos sintomas de Lúpus e na prevenção de complicações.
Algumas atitudes simples podem mudar completamente o curso do lúpus:
• Evitar o sol e usar protetor diariamente
• Não fumar
• Praticar atividade física regular
• Priorizar noites de sono de qualidade
• Reduzir estresse e manter rotinas equilibradas
• Manter consultas e exames sempre em dia
Mas é importante entender que o lúpus é uma doença complexa e, muitas vezes, exige um cuidado verdadeiramente multidisciplinar.
Dependendo das manifestações da doença, pode ser importante contar com o apoio de dermatologista, nefrologista, neurologista, psiquiatra e oftalmologista.
Outros profissionais podem ter papel fundamental na promoção a saúde e controle das manifestações da doença:
• Nutricionista, para auxiliar em peso adequado, inflamação, retenção de líquidos e saúde metabólica
• Psicólogo, para lidar com ansiedade, estresse crônico e adaptação ao diagnóstico
• Fisioterapeuta, para recuperar função, reduzir dor e melhorar mobilidade
• Educador físico, para orientar treinos seguros e evitar sobrecargas
A alimentação também faz diferença.
Manter o peso adequado, reduzir ultraprocessados, controlar o uso de álcool e manter uma dieta equilibrada ajudam o sistema imunológico a funcionar de forma mais estável.
A saúde mental merece atenção especial.
Muitos pacientes enfrentam ansiedade, oscilações de humor ou momentos de exaustão emocional. Procurar apoio quando esses sinais aparecem é parte essencial do tratamento.
Combinando medicações, acompanhamento próximo e hábitos saudáveis, é possível controlar a doença e proteger o corpo a longo prazo.
Se você está enfrentando sintomas de Lúpus persistentes ou precisa de orientação personalizada sobre seu estilo de vida e tratamento, este é o momento ideal para buscar ajuda especializada.
FAQ: Perguntas frequentes
1. Por que a doença se chama Lúpus?
O termo “Lúpus” vem do latim e significa “lobo”. No passado, médicos perceberam que algumas lesões de pele no rosto lembravam marcas de mordida ou arranhões, comparadas às feitas por um lobo. Com o tempo, o nome passou a se referir à doença como um todo, embora hoje saibamos que o Lúpus é muito mais amplo do que apenas alterações cutâneas.
2. Quem tem Lúpus pode engravidar?
Sim. A maior parte das mulheres com lúpus pode engravidar com segurança, desde que a doença esteja controlada por pelo menos seis meses e o acompanhamento seja feito por reumatologista e obstetra especializado em gravidez de alto risco. Algumas medicações precisam ser ajustadas e alguns anticorpos podem aumentar o risco de complicações, por isso o planejamento prévio é essencial.
3. Quem tem Lúpus pode fazer procedimentos estéticos?
Em geral, sim, mas com cautela. Procedimentos leves, como limpeza de pele, peelings suaves e aplicação de toxina botulínica, costumam ser seguros quando a doença está controlada. Já lasers, procedimentos que causam inflamação importante ou exposição ao calor/luz podem desencadear irritação ou piora das lesões cutâneas. O ideal é sempre conversar com o reumatologista e com o dermatologista antes.
4. Lúpus é contagioso?
Não. Lúpus não passa de pessoa para pessoa. Trata-se de uma doença autoimune, causada por alterações do próprio sistema imunológico.
5. Lúpus tem cura?
O lúpus não tem cura definitiva, mas tem tratamento eficaz. Com acompanhamento adequado, muitos pacientes levam vida normal, trabalham, estudam e mantêm uma rotina ativa. O objetivo do tratamento é a remissão, controlar a inflamação e evitar danos aos órgãos.
6. Lúpus e fibromialgia são a mesma coisa?
Não. A fibromialgia causa dor crônica generalizada, mas não causa inflamação ou danos em órgãos. Já o lúpus é uma doença autoimune que pode afetar articulações, pele, rim, sangue e até o sistema nervoso. Algumas pessoas podem ter as duas condições ao mesmo tempo, o que pode confundir o diagnóstico.
7. O FAN positivo significa que eu tenho Lúpus?
Não necessariamente. O FAN pode estar positivo em pessoas saudáveis, em infecções, em doenças da tireoide e em outras condições autoimunes leves. Ele só tem valor diagnóstico quando associado a sintomas e outros anticorpos específicos.
8. O Lúpus sempre afeta os rins?
Não. Cerca de metade dos pacientes terá algum grau de inflamação renal ao longo da vida, mas isso não acontece em todos os casos. Por isso exames de urina regulares são tão importantes mesmo quando o paciente está se sentindo bem.
9. Quem tem Lúpus pode tomar sol?
A maior parte dos pacientes deve evitar exposição solar direta, porque a radiação ultravioleta pode desencadear crises da doença. Protetor solar diário é essencial, mesmo em dias nublados.
10. O tratamento para Lúpus é para a vida toda?
Em muitos casos, sim. O lúpus é uma doença crônica e pode alternar períodos de remissão com períodos de atividade. O tratamento contínuo ajuda a prevenir recaídas e reduzir danos acumulados.
11. Exercícios físicos fazem bem para quem tem Lúpus?
Sim. Quando orientada, a atividade física melhora força muscular, fadiga, humor e saúde cardiovascular. O ideal é ter acompanhamento de um fisioterapeuta ou educador físico, especialmente nos períodos de maior sensibilidade articular.
12. Lúpus afeta a saúde mental?
Pode afetar. Além das mudanças emocionais relacionadas ao diagnóstico, o Lúpus também pode causar alterações inflamatórias que influenciam humor e cognição. Acompanhamento psicológico e psiquiátrico pode ser essencial em vários momentos.
13. Quem tem Lúpus pode levar vida normal?
Sim. Com acompanhamento adequado, adesão ao tratamento e hábitos saudáveis, a grande maioria dos pacientes mantém rotina ativa, trabalha, estuda e vive com qualidade. A chave é o controle contínuo da inflamação
Leia mais:
Sociedade Brasileira de Reumatologia : Lúpus Eritematoso Sistêmico (LES)
Exame FAN: o que é, para que serve e resultados
Reumatologista: o que ele faz e quando você deve procurar um
